Fakulta sportovních studií MU
Mgr. Martin Sebera; Mgr. Lenka Beránková, Ph.D.; Bc. Petr Zaoral;
doc. PaedDr. Jitka Kopřivová, CSc.; Mgr. Petr Ježek; Luboš Hrazdira
Cvičení při bolestech horní končetiny
Cvičení při bolestech horní končetiny
Další nemoci z povolání muskuloskeletální soustavy, které se často vyskytují, jsou bolestivé stavy horní končetiny (především ramene, lokte, zápěstí, ruky a prstů). Tato onemocnění jsou většinou zapříčiněna rizikovými faktory přispívajícími k bolestem jak krční tak bederní páteře. Proto často nacházíme úzkou souvislost mezi bolestivými stavy horní končetiny a krční, popřípadě bederní páteře.
Podle Bucklea & Geofa (2000) tendinitidy, entézopatie, myalgie, funkční poruchy svalové soustavy, nervová komprese (syndrom karpálního tunelu) či osteoartikulární onemocnění v oblasti horní končetiny jsou následkem prodloužených intervalů jak opakující se, tak statické práce. Ve skutečnosti to znamená, že můžeme nalézt tato onemocnění v celém pracovním spektru. Přesto jsou zde stále některá zaměstnání, kde je pravděpodobnost rozšíření vyšší. Podle Poppe et al.(2001) se onemocnění ramenního kloubu vyskytuje často mezi pracovníky pošty, pokladními, skladníky, pracovníky u výrobního pásu a zdravotními sestrami. Onemocnění lokte je rozšířeno zejména mezi pracovníky ve stavebnictví, zedníky a uživateli PC. Onemocnění zápěstí a prstů jsou též specifické pro uživatele PC a ostatní zaměstnání, kde jsou časté mechanické vibrace a opakované pracovní úkony.
Rizikové faktory
Rizikové faktory přispívající k rozvoji bolestivých stavů horní končetiny jsou rozčleněny Muggletonem et al. (1999) jako asociované se zatížením, posturálním stereotypem, pracovním prostředím.
Rizikové faktory spojené se zatížením zahrnují vibrace, mechanické inzulty, palmární přetížení a také tvrdé a ostré hrany, které zvyšují kontaktní tlak. Rizikové faktory spojené s posturálním stereotypem zahrnují nadměrnou flexi/extenzi zápěstí a ulnární/radiální deviaci, taktéž opakující se povahu pohybů ruky nad úrovní zápěstí i ramene a poměrný čas expozice. Rizikové faktory spojené s prostředím zahrnují teplotu, vlhkost a psychický stres. Mocci et al. (2001) též uvádí, že chabé ergonomické pracovní prostředí spojené s náročnými pracovními požadavky, posturálními nároky, stejně jako únava mohou přispívat k diskomfortu a bolesti v oblasti ramen, krční/bederní páteře a zápěstí/ruky. V etiologii bolestí ramenního kloubu hraje důležitou roli čas strávený v nevhodné či nepohodlné pracovní poloze, manipulace s předměty, práce nad úrovní ramen a opakované pohyby paží a zápěstím po dobu více než 10 minut. Riziko bolestivého stavu ramenního kloubu se také signifikantně zvyšuje v psychicky náročném pracovním prostředí, kde lze práci shledat příliš uspěchanou, rychlou, monotónní, nudnou a stresogenní (Poppe et al., 2001). Etiologie bolesti ruky a zápěstí je spojena s vysokou expozicí jak fyzikálním tak psychosociálním rizikovým faktorům v pracovním procesu. Časté zvedání předmětů dohromady s biomechanicky nevýhodnou polohou zápěstí může zapříčinit vyšší frekvenci výskytu u zaměstnanců vykonávajících pracovní úlohy spojené se zvedáním. Síly působící na ruku jsou do značné míry ovlivněny rychlostí pohybu, úhlem v zápěstním kloubu při opakovaném pohybu a rychlostí pohybu při flexi/extenzi. Míra pohybu v zápěstí, úhlová rychlost a akcelerace signifikantně diferencuje skupiny s nízkým a vysokým rizikem vzniku bolestivých stavů zápěstí a ruky (Devereux et al., 2002).
Podle Fredericssona et al. (2002) jsou signifikantní rozdíly mezi pohlavím a rizikovými faktory způsobující bolestivá onemocnění horní končetiny. Zatím co u žen je bolest horní končetiny asociovaná s kombinací fyzikálních a psychosociálních faktorů jak v práci tak v rodinném životě, časté užívaní vibrujících pracovních nástrojů, nošení či zvedání těžkých břemen je asociované s bolestí u mužů.
Už před více jak patnácti lety byly určeny direktivou Evropské unie minimální požadavky na manuální obsluhu pracovních nástrojů/zařízení a práci s PC. Bohužel počet pracovníků trpících bolestmi horní končetiny způsobené povoláním stále roste. Tento problém může být i vážnější. Se zvyšováním užívání informačních a komunikačních technologií se expozice pracovníků rizikovým faktorům způsobující tato onemocnění zvyšuje, což může mít mimo jiné i hluboké ekonomické následky pro Evropskou Unii (Hermans & Beeck, 2000). Dalšími oblastmi zdraví, které jsou ovlivněné zaměstnáním a pracovním prostředím, jsou podle Gilbertové (2002) uváděny obtíže zrakové, kdy se přetížení zraku projevuje pálením očí, mžitkami, zarudnutím či škubáním očí, rozmazaným viděním. Dále se mohou objevovat různé dermatózy a bolesti v oblasti dolních končetin, zejména kolen – tzv. patelofemorální poruchy zapříčiněné prolongovaným sezením v nucených polohách.
Použitá literatura
- Buckle, P., Geoff, D. Turning knowledge into know-how. Magazine of the European Agency for safety and Health at Work, 2000, no. 3, s. 26-31.
- Devereux, J.J., Vlachonikolis, I.G., Buckle, P.W. Epidemiological study to investigate potential interaction between physical and psychosocial factors at work that may increase the risk of symptoms of musculoskeletal disorder of the neck and upper limb. Occupational and Environmental Medicine, 2002, vol. 59, no. 4, s.269-77.
- Fredriksson, K., Alfredsson, L., Ahlberg, G., Josephson, M., Kilbom, A. Hjelm, E.W., Wiktorin, C., Vingard, E. Work environment and neck and shoulder pain: the influence of exposure time. Results from a population based case-control study. Occupational and Environmental Medicine, 2002, vol.59, no.3, s. 182-8.
- Gilbertová, S., Matoušek, O. Ergonomie – optimalizace lidské činnosti. 1.vyd. Praha:Grada Publishing a.s., 2002. 240 s.
- Hermans, V., De Beeck, R. The Scientific Agenda. Magazine of the European Agency for Safety and Health at Work, 2000, no. 3, s. 11-13.
- Mocci, F., Serra, A., Corrias, G.A. Psychological factors and visual fatigue in working with video display terminals. Occupational and Environmental Medicine , 2001, vol.58, no.4, s.267-71
- Muggleton, J.M., Allen, R., Chappell, P.H. Hand and arm injuries associated with repetitive manual work in industry: a review of disorders, risk factors and preventive measures. Ergonomics, 1999, vol.42, no.5, s.714-39.
- Poppe, D.P., Silman, A.J., Cherry, N.M., Pritchard, C., Macfarlane, G.J. Association of occupational physical demands and psychosocial working environment with disabling shoulder pain. Annals of the Rheumatic Diseases, 2001, vol.60, no.9, s.852-8.
Oslabení lokte
ÚVOD
Horní končetina a hlavně ruka patří k nejsložitějším a nejdůležitějším částem lidského těla. Složitost její stavby zajišťuje schopnost rozmanitých a hlavně velmi jemných pohybů. Je orgánem uchopovacím, manipulačním a komunikačním.
Okolí loketního kloubu je často ohroženo přetěžováním při různých sportovních výkonech, ale i při vzrůstajících pracovních nárocích a dlouhodobém zatížení při fyzicky namáhavé práci nebo naopak při práci u počítače.
Cílem tohoto textu je shrnout problematiku entezopatií v blízkosti loketního kloubu, uvést základní charakteristiky těchto obtíží, seznámit s příčinami, projevy, diagnostikou a terapií těchto problémů a zmínit i další související obtíže, které mohou imitovat nebo podporovat vznik epikondylitid.
OBECNÁ ČÁST
Funkční anatomie loketního kloubu
Horní končetina jako celek
Horní končetina a zvláště ruka je orgánem značně diferencovaným, specializovaným a ve svém uspořádání – hlavně schopností opozice palce a malíku fylogeneticky velmi mladým. Je především orgánem uchopovacím. Horní končetina je nadána velkou schopností jemných pohybů. Zařízení, která je umožňují, představují složitý komplex funkčních jednotek, které vždy pracují v určité závislosti na sobě. Vypadne-li jedna z nich, znamená to porušení souhry celé končetiny.
Aby byla splněna podmínka velké pohyblivosti při současné dostatečné pevnosti, je končetina připojena k trupu složitým aparátem – pletencem ramenním. Patří sem lopatka, klíční kost a kost pažní. Tyto kosti vytvářejí spolu s hrudníkem komplex kloubů, které pracují vždy ve značné vzájemné závislosti.
Stavba ruky je velice složitá. Celkem se na ní účastní 29 kostí, a to kost vřetení a loketní, 8 kůstek karpálních, 5 kůstek metakarpálních a 14 článků prstů. Tím je dána velká schopnost rozmanitých pohybů. [6]
Kloub loketní a spoje kostí předloketních
Kloub loketní (art. cubiti) je složený kloub, v němž se spolu stýká kost pažní (humerus), kost loketní (ulna) a kost vřetenní (radius). Skládá se ze tří částí: kloubu mezi kostí pažní a kostí loketní (art. humeroulnaris), kloubu mezi kostí pažní a kostí vřetenní (art. humeroradialis) a kloubu mezi horními konci kostí předloketních (art. radioulnaris proximalis).
V humeroulnárním kloubu se spojuje kladka kosti pažní s poloměsíčitým zářezem kosti loketní. Osa kladky není postavena kolmo na podélnou osu kosti pažní (její ulnární konec je o něco níže než konec radiální). Proto při nataženém předloktí podélná osa předloktí (směřujícího dlaní vpřed) není pokračováním osy paže, nýbrž svírá s ní úhel tupý, zevně otevřený, asi 165° až 172° velký. Hovoří se o fyziologickém abdukčním úhlu. U ženy je tento úhel o něco větší než u muže.
V humeroradiálním kloubu se stýká kulovitá hlavička kosti pažní s mělkou jamkou na hlavici kosti vřetenní.
Spojení horních konců kostí předloketních je uskutečněno mezi obvodem hlavice kosti vřetenní a zářezem na boku horního konce kosti loketní. Hlavice kosti vřetenní je k zářezu na kosti loketní přidržována pomocí prstencovitého vazu (lig. anulare radii), který má rozsah asi 4/5 kruhu.
Pouzdro kloubní je společné všem třem kloubům. Upíná se na kost pažní tak, že oba epikondyly jsou mimo dutinu kloubní. Po stranách je kloubní pouzdro zesíleno silnými postranními vazy: zevním a vnitřním (lig. collaterale radiale a ulnare).
V kloubu loketním lze vykonávat flexi, extenzi, pronaci a supinaci. U dětí je možná i hyperextenze (tj. natažení přes 180°), která je častá i u žen. Střední postavení loketního kloubu je poloviční flexe.
Horní a dolní konce kostí předloketních jsou spojeny kloubně, přivrácené hrany těl po celé délce spojuje vazivová mezikostní blána (membrana interossea).
Pohyby v obou kloubech, spojující předloketní kosti, se dějí současně. Při nich se kost vřetenní otáčí kolem kosti loketní a ruka je obrácená buď dlaní vpřed, tj. poloha supinační, supinace (obě kosti jsou uloženy rovnoběžně), nebo dlaní vzad, poloha pronační, pronace (obě kosti předloketní jsou překříženy). Rozsah pronace a supinace je téměř 180°.
Svaly oblasti loketního kloubu
Svaly, které ovládají pohyby v uvedených spojích, se v systematické anatomii podle svého uložení řadí buď ke svalům paže, nebo předloktí.
Největší skupinu svalů v krajině loketního kloubu tvoří flexory. Dvojhlavý sval pažní (m. biceps brachii) provádí flexi a supinaci, při fixovaném předloktí (šplh, vis) přitahuje za flexe v lokti trup k předloktí. Hluboký sval pažní (m. brachialis) provádí pouze flexi v kloubu loketním. Sval vřetenní (m. brachioradialis) se nejvíce uplatní, je-li předloktí mezi pronací a supinací. Při mírné flexi v kloubu loketním z krajní pronace supinuje (asi 20°), z krajní supinace pronuje (v rozsahu asi 100°).
Do skupiny extenzorů patří trojhlavý sval pažní (m. triceps brachii) a sval loketní (m. anconeus).
Pronaci předloktí provádí sval čtyřhranný (m. pronator quadratus) a pronující sval oblý (m. pronator teres), který se uplatňuje i při flexi v loketním kloubu.
Supinátorová skupina je zastoupena supinátorem (m. supinator), který má funkci supinace předloktí.
Svaly předloktí začínající v oblasti vnitřního epikondylu:
- Zevní ohybač zápěstí (m. flexor carpi radialis) provádí flexi zápěstí spojenou s radiální dukcí. Za extenze v lokti je silným pronátorem, mírně napomáhá i flexi v kloubu loketním.
- Dlouhý sval dlaňový (m. palmaris longus) flektuje zápěstí, spoluúčastní se na flexi předloktí.
- Vnitřní ohybač zápěstí (m. flexor carpi ulnaris) provádí flexi zápěstí a jeho vnitřní dukci.
Ohybače prstů většinou také začínají v oblasti vnitřního epikondylu.
- Povrchový ohybač prstů (m. flexor digitorum superficialis) flektuje klouby článků prstů (s výjimkou článku posledního), spoluúčastní se při flexi zápěstí a lokte.
- Hluboký ohybač prstů (m. flexor digitorum profundus) má funkci flexe prstů, abdukované a extendované prsty addukuje a funkci spoluúčasti při flexi ruky.
- Dlouhý ohybač palce (m. flexor pollicis longus) provádí flexi palce spojenou s opozicí, flexi zápěstí spojenou s mírnou radiální dukcí.
Skupina povrchových natahovačů zápěstí a prstů začíná v oblasti zevního epikondylu humeru.
- Dlouhý zevní natahovač zápěstí (m. extensor carpi radialis longus) a krátký zevní natahovač zápěstí (m. extensor carpi radialis brevis) provádějí extenzi zápěstí a jeho radiální dukci. Provádějí i flexi v kloubu loketním. Flektované předloktí pronují, extendované a pronované předloktí lehce supinují.
- Natahovač prstů (m. extensor digitorum) má funkci extenze prstů a zápěstí.
- Vnitřní natahovač zápěstí (m. extensor carpi ulnaris) provádí extenzi ruky a její ulnární dukci.
Hluboké natahovače zápěstí a prstů začínají převážně v blízkosti membrana interossea.
- Dlouhý odtahovač palce (m. abductor pollicis longus) provádí abdukci a repozici palce, radiální dukci zápěstí spojenou se supinací předloktí.
- Krátký natahovač palce (m. extensor pollicis brevis) extenduje palec v kloubu metakarpofalangovém a abdukuje jej.
- Dlouhý natahovač palce (m. extensor pollicis longus) má funkci extenze palce a jeho addukci.
- Natahovač ukazováku (m. extensor indicis) provádí extenzi ukazováku a spoluúčastní se na extenzi ruky.
Fascie horní končetiny
Důležitými tkáněmi jsou svalové povázky (fascie).
Povrchová fascie, kryjící trup, přechází plynule na horní končetinu. V jamce podpažní tvoří tzv. povázku podpažní. Směrem distálním pokračuje povázka pažní, která vytváří spolu s kostí pažní dva osteofasciální prostory, přední pro ohybače a zadní pro natahovače kloubu loketního. Pažní fascie přechází krajinou loketní v povázku předloketní. Fascie předloketní přechází v povázku ruky, která je v dlani ve střední části zesílena v trojúhelníkovitou tuhou vazivovou blánu, dlaňovou aponeurózu (aponeurosis palmaris). Báze této aponeurózy směřuje k prstům, hrot míří proximálně a upíná se do něho šlacha dlouhého svalu dlaňového. Od radiálního a ulnárního okraje palmární aponeurózy jdou do hloubky k metakarpálním kostem vazivové přepážky, které rozdělují dlaňový prostor ve tři oddíly: palcový, střední a malíkový. Svaly mezikostní jsou odděleny mezikostní fascií dlaňovou, na hřbetní straně je kryje mezikostní fascie hřbetní.
Nervní zásobení svalů horní končetiny
Přední větve pátého až osmého krčního nervu, jakož i přední větev prvního nervu hrudního vytvářejí mohutnou pleteň pažní (plexus brachialis). Vzhledem ke klíčku se tato pleteň dělí na část nadklíčkovou a podklíčkovou.
Z podklíčkové části vznikají: nerv podpažní, nerv svalokožní, nerv středový, nerv loketní a nerv vřetenní.
Nerv podpažní (n. axillaris) inervuje sval deltový a malý sval oblý, jeho senzitivní vlákna jsou určena pro kůži na zevní straně paže.
Nerv svalokožní (n. musculocutaneus) inervuje všechny svaly na přední straně paže, tj. sval hákový, dvojhlavý sval pažní a hluboký sval pažní, senzitivní vlákna jdou ke kůži na zevním okraji předloktí.
Nerv středový (n. medianus) inervuje všechny svaly na přední straně předloktí (s výjimkou vnitřního ohybače zápěstí a vnitřní poloviny hlubokého ohybače prstů). Na ruce inervuje většinu svalů valu palcového a první i druhý sval lumbrikální. N. medianus sestupuje spolu s a. brachialis distálně v sulcus bicipitalis medialis do mediální rýhy loketní jamky. Proximálně je uložen laterálně od tepny, směrem distálním se stáčí na její pření stranu a distálně (nad loketní jamkou) leží mediálně od ní. Z jamky loketní sestupuje n. medianus na předloktí. Prostupuje štěrbinou mezi oběma hlavami m. pronator teres a vniká mezi m. flexor digitorum superficialis a m. flexor digitorum profundus. Distálněji leží mezi šlachami m. palmaris longus a m. flexor carpi radialis. Z předloktí pokračuje přes canalis carpi do dlaně a dělí se na konečné větve.
Nerv loketní (n. ulnaris) inervuje vnitřní natahovač zápěstí a vnitřní polovinu hlubokého ohybače prstů, na ruce všechny zbylé svaly. Nerv ve svém průběhu sestupuje k mediálnímu epikondylu humeru, na jeho zadní straně se vkládá do sulcus n. ulnaris. V těchto místech je nerv krytý pouze fascií a kůží, takže je dobře hmatný a snadno zranitelný. Na předloktí vstupuje mezi oběma hlavami m. flexor carpi ulnaris a klade se mezi m. flexor carpi ulnaris a m. flexor digitorum profundus. Jeho konečný úsek vstupuje do dlaně před retinaculum flexorum (neprochází přes canalis carpi) laterálně od os pisiforme.
Nerv vřetenní (n. radialis) je určen pro svaly na zadní straně paže a pro svaly na zadní a radiální straně předloktí. Senzitivně inervuje kůži na zadní straně paže, předloktí a spolu s nervem loketním se podílí na senzitivní inervaci hřbetu ruky. Na paži se rozděluje na své větve: hlubokou (r. profundus) a povrchovou (r. superficialis). Hluboká větev radiálního nervu prostupuje přes m. supinator (tzv. canalis supinatorius) a přechází na zadní stranu předloktí. Klade se mezi povrchovou a hlubokou svalovou vrstvu. Vydává svalové větve k m. supinator a ke všem extenzorům na dorzální straně předloktí. Povrchová větev vřetenního nervu sestupuje společně s a. radialis pod m. brachioradialis na laterální straně předloktí distálním směrem. V distální části předloktí se pod šlachou m. brachioradialis dostává na zadní stranu zápěstí. [3]
Kineziologie lokte a ruky
Horní končetina je manipulačním orgánem, slouží však také ke komunikaci a hmatem umožňuje člověku spojení se zevním prostředím. Obratná funkce ruky je u člověka jedinečná a je umožněna především schopností opozice palce proti ostatním prstům. Obě horní končetiny tvoří společný funkční řetězec a při manipulaci se vzájemně doplňují.
Svaly horní končetiny plní hlavně dvojí funkci – fixační, která převažuje v oblasti ramenního pletence a pohybovou v oblasti předloktí a ruky. Pohyb horní končetiny lze rozdělit podle tří hlavních skupin: na pohyb ramena, lokte a ruky.
Kineziologie lokte
Anatomicky je loketní kloub jeden kloub s kloubním pouzdrem. Z pohledu funkčního je to kloub složený. Stýkají se zde tři kosti, humerus, ulna a radius, je to složitý kloub, ve kterém se horní končetina zkracuje, prodlužuje i rotuje. V kloubu humeroulnárním je možná flexe a extenze, v kloubu humeroradiálním navíc ještě rotace a v proximálním radioulnárním kloubu jen rotace. Rotace předloktí se přitom odehrává současně také v distálním radioulnárním kloubu. Loketní kloub zpevňují silné boční vazy a radius je k ulně připojen pomocí lig. anulare radii.
Rozsah flexe a extenze je asi 140 st. u hypermobilních jedinců, častěji u žen je navíc možná hyperextenze do 10–20 st. Krajní rozsahy pohybů jsou umožněny současnou mírnou rotací ulny. Extenzi omezuje olecranon, flexi processus coronoideus ulnae a měkké tkáně. Při maximální extenzi v loketním kloubu zapadá olecranon do fossa olecrani. Při této poloze hovoříme o uzamčení kloubu, protože žádný další pohyb ulny již není možný.
Rozsah pronosupinace je celkem 120–140 st. Rozsah obou pohybů se může ještě zvětšovat, když se tyto pohyby kombinují s rotačními pohyby v ramenním kloubu. Kosti předloktí jsou spojeny vazivovou membrana interossea, která je nejvíce napjata při držení předloktí ve středním postavení. Při supinaci, kdy se kosti staví rovnoběžně, i při pronaci, kdy se kříží, se membrana interossea uvolňuje. Při těchto pohybech se loketní kloub podílí na pohybech v zápěstí, a to jak při supinaci a pronaci ruky, tak také při dukcích. Proto je při vyšetřování pohybů v loketním kloubu nutné provést také alespoň orientační vyšetření pohybů v zápěstí, neboť oba klouby se funkčně spolupodílejí na všech pohybech zápěstí.
Kineziologie zápěstí a ruky
Ruku funkčně dělíme na zápěstí a vlastní ruku. Všechny pohyby ruky jsou podmíněny činností svalů předloktí a krátkými svaly ruky. Svaly předloktí zajišťují sílu pohybu a drobné svaly ruky provádějí jemné nastavovací pohyby.
Pohyby zápěstí nastavují ruku do polohy optimální pro pracovní pohyby, tou je převážně poloha úchopová. Kloub zápěstní jako celek je kloub vejčitý, skládá z kloubu radiokarpálního, interkarpálního a karpometakarpálního. Rozsah flexe a extenze je celkem 140 st., omezují ji šikmá a příčná ligamenta. Addukce a abdukce je 80 st. a omezují ji laterální vazy. Kloubní plocha radiokarpálního kloubu je skloněna volárně o 10–20 st. Interkarpální kloub je významnější při extenzi zápěstí. Tzv. neutrální poloha zápěstí, kdy jsou všechny svaly ve stejném napětí, je při asi 10 st. extenzi zápěstí.
Pohyby ruky můžeme funkčně rozdělit na pohyby palce a pohyby ostatních prstů.
Pro pohyby palce má největší význam první karpometakarpální kloub, který umožňuje opozici palce. Jde o nejdůležitější pohyb ruky, jeho ztráta vede ke ztrátě úchopové schopnosti ruky. Opozice je kombinací abdukce a flexe, její rozsah je 45–60 st.
Palec jako celek má velký stupeň volnosti pohybu, protože jeho první metakarp není s ostatními metakarpy ligamentózně vázán, kromě opozice je tak možná volární addukce, ulnární addukce a cirkumdukce.
Pohyb v kloubech karpometakarpových umožňuje podélný úchop a vytváří z dlaně misku. Největší rozsah tohoto pohybu je v kloubu pro první metakarp, kde tvoří součást opozice palce, dále následuje pátý a čtvrtý metakarp.
Klouby metakarpofalangeální jsou kulovité a umožňují flexi, abdukci, addukci a malou extenzi omezenou chrupavčitou ploténkou na volární straně kloubu. Rozsah flexe a extenze je 90–110 st. Největší rozsah dukcí má ukazovák – 60 st. dále malík – 50 st. prostředník a prsteník mají dukce v rozsahu – 45 st. Při prstech flektovaných nejsou dukce možné, protože jim brání napjatá boční ligamenta, šlachový obal extenzorů.
Klouby interfalageální (IP) jsou kladkové a je zde možná jen flexe a extenze. V proximálních IP kloubech je rozsah těchto pohybů 110 st. a v distálních IP kloubech je to 60–80 st.
Anatomické uspořádání svalů dává prstům různý stupeň samostatnosti. Největší stupeň má palec, pak ukazovák a malík, třetí a čtvrtý prst pracují vždy současně s ostatními.
Hlavní funkci ruky je úchop. Může být prováděn různě společným znakem je ale flexe druhého až pátého prstu s více či méně vyjádřenou opozicí palce. [6]
Problematika entezopatií obecně
Entezopatiemi rozumíme onemocnění začátků či úponů šlach určitých svalů, které se projevují typickými obtížemi při chronickém přetěžování. Přehlédnutí nebo podcenění změn již v počátku, může vyústit v závažný terapeutický problém spojený se snížením pracovní, resp. sportovní výkonnosti. [4]
Entezopatie lze charakterizovat jako zánětlivé změny ve spojení šlachy s kostí. Chronické přetěžování úponů šlach, vazů a kloubních pouzder má za následek akutní zánětlivou reakci šlach (tendinitis), šlachových pochev (tendovaginitis) a šlachových úponů na kosti (entezitis). Zánět se projevuje bolestí, případně otokem. V případě dalšího vystavování zátěži může akutní zánět úponu šlachy přejít do chronické fáze (entezopatii), s již mírnějšími, ale měsíce a roky trvajícími příznaky. Při chronické entezopatii dochází v postižené tkáni k poruchám prokrvení a vazivové (jizevnaté) přestavbě. [11]
Díky přechodu kolagenních vláken v chrupavku a následně kalcifikovanou chrupavku do kostní struktury dává úponu schopnost pružně reagovat na změny ve velikosti či směru tahových sil a zvyšuje jeho pevnost. Místní chronické přetěžování však vede k rozpadu kalcifikované chrupavčité zóny a k rozvoji tukové degenerace až nekrózy. Organismus reaguje nahrazením poškozené tkáně ve smyslu zmnožení fibroblastů a případně i tvorbou další nové kostní tkáně, kterou je někdy možno zachytit na rentgenovém snímku a je nazývána entezofytem. [4]
Příčiny vzniku
Každé déletrvající přetížení organismu vede k jasným funkčním i morfologickým změnám v postižené oblasti. Přetížení kloubních chrupavek může vést k předčasnému rozvoji artrózy, přetížení rostoucí epifýzy k její deformaci atd. Pokud se přetížení opakuje a eventuálně se kombinuje s lokálními poruchami prokrvení či jinými patologickými stavy, pak se projeví často i při poměrně mírném překročení snesitelné meze zátěže. [10]
Projevy přetížení v okolí šlach, svalových úponů, šlachových pochev jsou velice časté nejen u sportovců, ale i u běžné populace.
Nejčastějšími příčinami vzniku entezopatie jsou nedoléčená zranění, při kterých byla v akutní fázi utlumena bolest analgetiky nebo obstřiky anestetiky a kortikoidy, aby ji sportovec necítil v poškozených tkáních, a pak dále zatěžoval pohybový systém. Jelikož tkáně nejsou zhojené, dochází k jejich dalšímu poškození a zhoršení stavu. Částečné ruptury šlach, nejčastěji z opakovaných mikrotraumat, vedou k degeneraci z nedostatečného prokrvení a dochází k dalšímu snižování pevnosti a až k úplné ruptuře šlachy.
U sportovců přistupuje navíc i neadekvátně vedený trénink, špatné posilování s přetěžováním jedné svalové skupiny, nedostatečné rozcvičení a zahřátí, bez kterého dochází k narušení koordinace pohybu. Nekoordinovaný pohyb je pak častým mechanismem poškození šlach. [4]
Do úvahy je v souvislosti s prokrvením nutno brát i místní prochlazení při zatížení za nepříznivých klimatických podmínek.
Velké riziko však představuje i denní mnohahodinová práce vsedě u počítače, s nevhodnou polohou a bez správné opory předloktí a rukou. Znamená jejich dlouhodobou strnulou polohu, velký počet opakovaných zvednutí prstů od klávesnice a držení rukou a předloktí nad klávesnici. Dochází tak k přetěžování krátkých i dlouhých extenzorů rukou, zápěstí a prstů, jejich šlach i úponů šlach na pažní, předloketních a záprstních kostech. A navíc obsluha počítačové myši představuje ještě další zatížení extenzorů ruky a zápěstí. [15]
Příčinou také může být i porucha správného pohybového stereotypu po operacích nebo po úrazech, opakujícím se tlakem, vibracemi, přetažením, nárazem. Pohyby bývají kompenzovány jinými pohyby, které jsou často nekoordinované a mohou vést k dalšímu úrazu nebo přetížení.
K dalším možným příčinám patří prochlazení úponů, cévní poruchy prokrvení, toxické poškození a někdy hraje svou roli i psychická stránka.
Velkou roli hrají individuální dispozice. Menší odolnost vazivové tkáně a vrozené či získané vady pohybového ústrojí, např. při odchylkách osy končetiny, při vadách páteře apod., mají za následek změněnou biomechaniku pohybu. Asymetrie působících sil, jejich koncentrace do určitých oblastí, vede k předčasnému opotřebování přetěžovaných struktur pohybového systému.
I svalové dysbalance působí přetěžování ostatních částí pohybového aparátu. K projevům přetížení může pak dojít i při rekreačním provozování sportu.
Věk má vliv na mechanickou odolnost tkání. V určitém období jsou tkáně zranitelnější. U dětí to jsou kosti, u dospívajících růstová chrupavka a u dospělých vazivové struktury a šlachy. Do puberty pevnost vazů stoupá, ale krajina úponu vazu a šlachy na kost je kritickou oblastí. S přibývajícím věkem pak pevnost vazů a šlach klesá.
Uvedené potíže se mohou vyskytovat i v jiných lokalizacích, než v blízkosti loketního kloubu. Každé dlouhodobější přetěžování vede ke změnám přetěžovaného místa. Patologické změny při úponech šlach, vazů a kloubních pouzder se vyskytují i v
oblasti základního kloubu palce (morbus de Quervain), v oblasti kyčle, v oblasti kolene (tzv. skokanské koleno), v oblasti hlezna (tzv. fotbalové hlezno), v oblasti páteře a ramene.
Projevy
Prvním příznakem, který vede většinou nemocného k lékaři, je bolest v určité, většinou ve velmi přesně lokalizované zóně svalového úponu, v určitém úseku šlachy nebo její šlachové pochvy. [10] Obtíže se objevují zprvu jen při zatížení a později i v klidu. Postupně přecházejí do chronicity a působí oslabení dané svalové skupiny, vyvolávají poruchu funkce a omezení výkonnosti příslušného svalu nebo svalové skupiny. Později se v některých místech objevuje otok, oteplení, zarudnutí v místě úponu a zduření šlachy, svalového úponu nebo šlachové pochvy a omezení pohyblivosti v kloubu. Pokud trvá přetížení a postižená krajina je dále vystavena nadměrné zátěži, může dojít až k ruptuře patologicky změněné šlachy a problémy se objevují i při minimální zátěži, která by za normálních podmínek bolest nevyvolala.
V patologicko-anatomickém obraze vidíme dystrofické změny částí svalů a jejich úponů či šlach se zřetelnou poruchou prokrvení a změnami po předchozích mikrotraumatech (drobné trhliny, nekrózy, zbytky po hematomech, degenerativní změny pojivové tkáně). [10]
Diagnostiku lze upřesnit pomocnými vyšetřovacími metodami. Využíváme rentgenové vyšetření (RTG), ultrasonografii (UZ), výpočetní tomografii (CT), magnetickou rezonanci (MRI).
Diferenciálně diagnosticky je třeba odlišit tzv. myoentezopatie, tj. změny v místě přechodu šlachy ve svalové bříško, dále periferní kompresní neuropatie (tunelové syndromy), poškození chrupavky, aseptické nekrózy a podobně. [8]
Léčba
Základem léčby každé entezopatie je odstranění vyvolávajícího podnětu – odlehčení postižené lokality, omezení fyzické zátěže, v některých těžkých případech i znehybnění sádrovým obvazem či ortézou. (Často užívané odlehčení s bandáží či tapingem umožňují zatěžování a pokračování ve sportovní aktivitě, ale neřeší však problém samotný.) [10]
Dále je nasazena medikace pro odstranění edému, pro zlepšení prokrvení, preparáty protizánětlivé, eventuálně totožné medikamenty ve formě gelů či mastí. Medikamentózní léčba by měla být pouze doplňková.
Časté jsou aplikace kortizonoidů. Nesprávně aplikovaný obstřik však může vést k těžké kortizonové atrofii šlachy, která může vyústit až v její rupturu! [10]
Z fyzikální léčby se uplatňuje diadynamik, galvanické proudy, interferenční proudy, iontoforéza, krátkovlnná diatermie, pulzní magnetické pole, laser a mechanoterapie. Z technik mechanoterapie jsou to hlavně mobilizace okolních kloubů, techniky měkkých tkání postižené oblasti, protahování svalu a ultrazvuk. Můžeme využít také ruční masáž, manuální lymfodrenáž, přístrojovou vakuovou masáž nebo baňkování. [1, 10]
Vhodný efekt má ozáření postižené lokality nízkou protizánětlivou dávkou rentgenového záření, a to zejména u případů chronických, nereagujících na jiné předchozí formy terapie.
U entezopatií nereagujících na intenzivní konzervativní léčbu po dobu minimálně tří až šesti měsíců lze po vyloučení jiných příčin potíží přistoupit k operačnímu řešení. Princip operace u enezopatií obecně spočívá v přerušení nervového zásobení daného okruhu (denervace), v uvolnění (deliberace) začátku či úponu svalu, v odstranění (resekce) patologicky změněné tkáně a dále ve snesení kostního výběžku s případnou úpravou úponu svalu (reinzerce). [5]
Nejlepší léčbou je však včasné předcházení těmto obtížím. To obnáší poctivé rozcvičování před tréninky, dodržování správné techniky, vyvarování se nekoordinovaných pohybů, dostatečnou regeneraci a odpočinek po práci či sportovním výkonu a také vhodné oblečení. Za velmi významné však považujeme ergonomickou úpravu sportovní a pracovní zátěže a především cílené ovlivnění svalové nerovnováhy, která bývá prvotní příčnou vzniku potíží.
U případů, kde je příčinou sedavé zaměstnání a dlouhodobá práce s počítačem, musíme minimalizovat zatěžování předloktí a rukou jejich správnou polohou. Pomoc spočívá ve znalosti a dodržování zásad ergonomie.
HLAVNÍ ČÁST
Tenisový loket
Radiální epikondylitida neboli tenisový loket je velmi časté onemocnění, a to zdaleka nejen u sportovců. Je nejčastějším zástupcem entezopatií obecně, vyskytuje se u 1-3 % naší populace, muži i ženy jsou zastoupeny stejně, objevuje se převážně mezi třetí až pátou dekádou na dominantní končetině. [5]
Poprvé bylo toto onemocnění popsáno Rungem v roce 1883 a od té doby je často rozebíraným tématem na nejrůznějších fórech a je vděčnou náplní četných publikací. [4]
Příznaky
Obecnými příznaky je bolest v oblasti radiálního epikondylu (okolí zevní strany lokte), často i velmi výrazná, vyvolaná zejména aktivní činností přetěžovaných svalů. Bolest může vyzařovat na předloktí nebo na paži, hlavně při maximálním úchopu, postupně dochází ke snížení svalové síly, pocitům únavy v krajině předloktí a rukou a ke zhoršení jemné motoriky.
Typickým příznakem je význačná bolestivá extenze třetího prstu, neschopnost aktivní extenze zápěstí a ruky proti odporu. [10] V klidu obtíže ustupují a při opakované i mírné zátěži opět nastupují. Objevuje se výrazná palpační bolestivost v místě radiálního epikondylu, hlavičky radia, jsou citlivé body v blízkosti svalových úponů na předloktí a paži.
Člověk trpící projevy tenisového lokte drží loket mírně ohnutý v úlevové poloze. V této poloze jsou obtíže nejmenší. Sám přesně dokáže nahmatat nejcitlivější místo, zde může být patrný otok, mírné zarudnutí, kůže je oproti druhé straně teplejší.
Příčiny vzniku
Akutní forma vzniká po nezvyklé event. fyzicky náročné práci nebo dlouhodobé stereotypní práci (např. štípání dřeva, utahování matek klíčem, zahradničení, zednické práce, šroubování, sport, psaní na počítači…). [13] Jedná se o funkční poruchu z přetížení svalů na předloktí (m. supinator, natahovače zápěstí a prstů) a svalů paže (dvouhlavý sval pažní), která se upínají nebo začínají na zevním epikondylu pažní kosti.
Chronická forma tenisového lokte je diagnostikována po šesti týdnech trvání obtíží. Je provokována již vzniklými změnami v oblasti skloubení pažní a vřetenní kosti. Tyto změny vznikají na základě dlouhodobého chronického přetížení, metabolickými, toxickými a jinými dalšími vlivy, nebo při nesprávné terapii event. vznikem organických změn v blízkosti loketního kloubu. [14] Opět se může jednat pouze o funkční poruchu, ale častěji jsou již přítomny nezvratné změny tkáně v této krajině – jizvy (po obstřicích, nadužívání ultrazvuku či laseru…), regresivní a degenerativní změny v okolí kloubních vazů nebo hlavičky vřetení kosti.
Nejčastější příčinou vzniku epikondylitidy je dlouhodobé přetěžování loketního kloubu. Děje se tak hlavně v důsledku chronického přetěžování při práci, kdy se střídavě kombinují různé pohyby – flexe a extenze v lokti současně s pronací nebo supinací předloktí. Zatížení lokte a svalů je tím větší, čím rychleji se pohyby provádějí a čím větší je používaná síla. Příkladem je skutečný tenisový loket. Při hře se musí používat velké síly a současně se musí rychle provést supinace či pronace předloktí, včetně rychlého zastavení, respektive zbrždění pohybu. Dochází tak k velkému chronickému přetěžování lokte, které se v pozdějších stadiích projevuje již popisovanými obtížemi. [8] Krom tenisu zvýšený výskyt ve sportovních okruzích pozorujeme také u házené, odbíjené, stolního tenisu, běhu na lyžích apod. [4]
Další častou příčinou je dlouhotrvající chronické přetěžování lokte při manuální práci. Z počátku bolesti v lokti vznikají jen při velkém déletrvajícím zatížení a v klidu mizí. V pozdějším stadiu obtíže vznikají již při malém zatížení končetiny a nakonec jsou patrné již při jakémkoli zatížení intenzivní a bolestné jsou i pronační a supinační pohyby, např. podávání ruky a její stisknutí při pozdravu nebo krájení chleba, či dokonce i zvedání malého šálku kávy. Bolí i opření lokte o podložku. Při přetěžování vznikají svalové spasmy, které mohou být tak intenzivní, že postižený má flekční postavení v lokti a nemůže pro bolesti provést plnou extenzi, bolí ho i pokus o provedení supinace a pronace. [8]
Problémy vznikají i při nezvyklé práci spojené s přetěžováním lokte v kombinaci se supinací nebo pronací předloktí, např. natírání, sekání, rytí atd. Při této práci může vzniknout bolest v lokti, postižený se ji snaží překonat a pokračuje v práci dále. V noci nebo druhý den ráno jsou obtíže v lokti velmi intenzivní a bolí již výše popsané pohyby. Bolesti mohou během několika dnů odeznít, ale při opakování stejné činnosti se mohou opět objevit již i při menším zatížení, později mohou přejít do chronicity. Tyto potíže jsou vyvolány následujícím mechanizmem: rotační pohyby předloktí vyvolají nejen přetížení svalů, ale v jejich důsledku vzniká i větší tření šlach po periostu, zejména před místem úponu nebo v okolí loketního kloubu. Důsledkem toho je nespecifická zánětlivá reakce – překrvení periostu, tím i prosáknutí a třením šlach svalů při pohybu se stav zhoršuje. Protože je periost bohatě nervově zásobován, vyvolává to bolest. Pokud se tato bolest nerespektuje, stav se zhoršuje, až vzniká klinicky známý obraz.
Bolestivé příznaky vznikají též reflexně při pseudoradikuláním a radikulárním syndromu na horních končetinách. Problémy v lokti vznikají nejen v důsledku trofických změn, ale také reflexně svalovým spasmem. V jejich důsledku může vzniknout i blokáda hlavičky radia. [8]
Vyšetření
Při vyšetřování nejdříve odebíráme anamnézu. Zaměřujeme se hlavně na pracovní anamnézu, volnočasové aktivity, nynější subjektivní obtíže, jejich délku trvání, intenzitu, frekvenci a charakter bolesti. Zjišťujeme již dříve popsané příznaky syndromu tenisového lokte.
Objektivně vyšetřujeme nejdříve aspekcí tvar a držení postižené končetiny, která bývá držena v úlevové poloze stav kůže a podkožní tkáně, případný otok nebo zduření v blízkosti lokte. [2,7] V oblasti nad epicondylus radialis a hlavičkou radia vídáme u některých nemocných atrofii kůže a svalů kolem loketního kloubu jako pozdní následek nesprávně lokálně aplikovaných kortikosteroidů.
Palpací lze zjistit bolestivé spazmy předloketních svalů, nepohyblivost podkoží a svalových fascií v okolí lokte a předloktí a zvýšenou teplotu tkáně v této krajině. [2,7]
Při funkčním vyšetření zjišťujeme bolestivost a snížený rozsah aktivního pasivního pohybu v lokti. Bolestivá a omezená bývá nejvíce extenze lokte a dorzální flexe zápěstí, v pokročilejších stádiích i supinace. Svalová síla předloketních svalů bývá snížena a stav jemné motoriky bývá taktéž zhoršen. Vyšetřujeme také kloubní vůli, která může být omezená svalovými spazmy. Často nacházíme také blokádu hlavičky radia, která může stav významně zhoršovat.
Pro odlišení od jiných obtíží jsou důležité vyšetřovací testy. Nejznámější je bolestivý stisk ruky, test židle (chair test; bolest při zvednutí židle uchopené za opěradlo nadhmatem při pronaci a extenzi předloktí, obr. 1), Thomsonův test (dorzální flexe zápěstí proti odporu) a test prostředníku, tzv. stress test třetího prstu (při natažené celé horní končetině se pokoušíme natáhnout prostředník proti odporu, což vyvolá výraznou bolestivost v oblasti zevní strany lokte, obr. 2). [4]
Z pomocných vyšetřovacích metod se většinou využívá pouze rentgenového snímku. Na něm jsou často vidět nerovnosti a reakce okostice v místě úponu natahovačů, vedlejším nálezem mohou být degenerativní změny loketního kloubu. V pozdním stádiu lze také najít jemnou lamelu novotvořené kosti při radiálním epikondylu.
Nově se začíná využívat možnosti vyšetření termografií, kdy můžeme v blízkosti laterálního epikondylu nalézt výrazné maximum teplotních změn. [5]

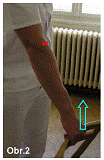
obr. 1 Test židle
obr. 2 Stress test
http://www.handsurgery.cz/pro_pacienty/radialni_epik.pdf [cit. 2007-04-20]
Diferenciálně diagnosticky je třeba v okolí loketního kloubu odlišit tzv. myoentezopatie, tj. změny v krajině přechodu šlachy ve svalové bříško, dále periferní kompresní neuropatie (úžinové syndromy), cervikobrachiální syndrom s iradiací do celé horní končetiny, poúrazové stavy, systémová onemocnění (revmatoidní artritida, dna, cukrovka, artróza), nitrokloubní tělíska, chondromalacii nebo jen funkční kloubní blokádu hlavičky radia, aseptické nekrózy apod.
Léčba
Obecně lze říci že léčba by měla odstranit bolest a podpořit místní hojení. Naopak, výsledkem terapie nesmí být porucha funkce loketního kloubu či celé horní končetiny. Léčba má za úkol zabránit přechodu onemocnění do chronického stadia.
Při akutně vzniklých potížích v lokti je nejdůležitější odstranění zátěže postiženého svalstva a následný pohybový klid, aby nedocházelo ke stejné iritaci a dalším reflexním změnám. Doporučujeme také studené obklady kolem loketního kloubu a bolestivých svalů. Vhodný je i přechodný závěs končetiny. [8] U velmi intenzivních obtíží je indikována imobilizace v sádrové dlaze v úlevové poloze na dva až tři týdny, která u sportovců bývá nahrazena specifickým „tapingem“ nebo ortézou. [4]
Funkční léčba využívá postizometrické relaxace přetížených svalů, mobilizace kloubů lokte a hlavičky radia a měkké techniky na okolní tkáně.[2] Vhodné jsou protahovací a uvolňovací cviky lokte a předloktí, uvolňování hlavičky vřetenní kosti, protahování svalů na předloktí. [14]
Z fyzikálních procedur lze doporučit v akutní fázi iontoforézu nebo diadynamické proudy. [1]
Medikamentózní léčbu zahajujeme lokálními antiflogistiky – mastmi, krémy, gely. Dále tablety – analgetika, protizánětlivé léky, generika-ibuprofen, diclofenac.
Oblíbená je tzv. injekční terapie, při níž aplikujeme lokální anestetikum s protizánětlivým preparátem do oblasti bolestivého místa. Využíváme analgetika a mezokain. Existují-li další bolestivé body při svalových úponech, které nevymizí, provádí se jejich obstřik také. Po nesprávné aplikaci se často objevují pozdní následky, atrofie nejen svalů, ale zejména kůže a podkoží kolem loketního kloubu. Po aplikaci obstřiku bývá velkou chybou když nemocní hned za několik hodin po obstřiku nebo druhý den pokračují v práci, která obtíže vyvolává. [9]
Mnoho tzv. akutních tenisových loktů přechází do chronicity v důsledku prodlužované a nesprávně indikované léčby, nadměrné aplikace fyzikálních procedur a velmi často po nevhodném užití obstřiků. Je potom velmi obtížné tyto chronické formy beze zbytku vyléčit. Podle statistik recidivují až v 50 %. [13]
U chronické formy je nutné změnit způsob zatěžování končetiny, odstranit vyvolávající příčiny a v raných fázích využívat k odlehčení epikondylární pásku. Postupně je důležité provést změny pracovních stereotypů, úpravu pracoviště a zavést používání vhodných ergonomických pomůcek.
Funkční léčba zůstává stejná, klade se důraz na časté intenzivní aktivní kompenzační cvičení, zaměřené hlavně na strečink zkrácených a přetěžovaných svalů, na posílení jejich antagonistů, na nácvik správné koordinace všech svalových skupin horních končetin a na nácvik správných pohybových a pracovních stereotypů.
Z fyzikálních procedur se u chronických stavů využívá aplikace ultrazvuku, laseru a léčby ozářením rentgenovým zářením. [1] V poslední době se objevila tzv. metoda rázových vln, která pracuje na principu mechanického působení elektrohydraulických vln různé intenzity a délky. Metoda ovlivňuje prokrvení v místě aplikace a rozrušuje vzniklé kalcifikace. [13]
V medikamentózní léčbě se používá antiedematózní gel, anestezující gel nebo nejčastěji mast obsahující nesteroidní antirevmatikum, jež lze podat i celkově.
Opět se často využívají injekce lokálního anestetika k úponu svalu. Vhodné je následné znehybnění sádrovou dlahou nebo alespoň uložení končetiny do závěsu na šátku apod. Lze použít i injekci kortikoidu, která má často rychlý efekt. Není však vhodné tuto injekci aplikovat opakovaně. Při jejich užití je nutno myslet na riziko tzv. mezenchymální narkózy, kdy vedle léčebného účinku kortikoidu přistupuje i nežádoucí zpomalení reparativních pochodů a vymizení bolesti, což při předčasném zatížení může ve svém důsledku způsobit další poškození. Navíc může dojít k atrofii nejen podkoží a kůže, ale i hlubších tkání včetně vlastního úponu svalu. Po mnohočetných obstřicích může dojít až k částečné ruptuře začátku m. extenzor carpi radialis brevis nebo lokálnímu zánětu kosti v okolí aplikace. Proto se použití kortikoidu doporučuje opakovat nejdříve s odstupem tří týdnů, a to nanejvýš třikrát. [4]
Pacienti s dlouhodobými a opakovanými obtížemi, po selhání konzervativní terapie, jsou indikováni k operační léčbě. Operačních postupů je celá řada, provádí se v celkové anestesii nebo při znecitlivění celé horní končetiny. Provádí se uvolnění bolestivého svalového úponu z oblasti radiálního epikondylu, protětí nebo odstranění bolestivého odstupu svalu, povolení tahu natahovačů předloktí, odstranění jizevnatých struktur nebo odstranění tkání s degenerativními změnami. Operačních výkonů je popsáno několik a každý se určitým způsobem liší. Nelze jednoznačně říci, který typ operace je nejlepší, záleží spíše na zvyklostech pracoviště.
Zákrok se provádí ambulantně nebo za hospitalizace. Event. doba hospitalizace bývá asi 5 dní, fixace končetiny sádrou asi 5-7dní. Pooperační rehabilitace zahrnuje magnetoterapii, péči o jizvu, po 14 dnech vhodné rozcvičení kloubu, funkční léčbu, a nácvik autorehabilitace. Pracovní neschopnost bývá 8-12 týdnů, plná pracovní zátěž je možná za 5 měsíců od operace. [14]
Jedná se o relativně časté onemocnění, které je pro nemocného velmi obtěžující, neléčené, nebo nesprávně léčené může pacienta invalidizovat. Při dlouhodobých obtížích dochází totiž k ochabnutí svalů natahovačů zápěstí a prstů a snížení jejich svalové síly v takovém rozsahu, že nemocný nemůže provádět svoji práci. Bolestivou končetinu si pacienti vědomě či nevědomě šetří a dochází tím ke změně pohybového stereotypu, což vede k rozvoji dalších obtíží, např. bolestí krční páteře. [14]
Jako každá léčba jakéhokoliv onemocnění, i léčba tenisového lokte skýtá svá rizika. Užívání léků proti bolesti a zánětu může působit problémy zažívacího traktu. Aplikace gelů může být příčinou kožní reakce typu ekzému, zarudnutí, pálení či svědění. Injekční terapie může být příčinou zavlečení bakteriálního zánětu do místa obstřiku. Rovněž operační terapie může být příčinou pooperačních komplikací, zejména zánětlivých.
Prevence recidiv
Prodělaná epikondylitida představuje zvýšené riziko opakovaného výskytu. Při každé namáhavé a déletrvající práci se mohou vyvolat stejné obtíže.
Nemocným doporučujeme, aby pocítí-li bolest, přerušili práci krátkou přestávkou nebo práci odložili na později, snažili se vyvarovat dlouhotrvající jednorázové a nezvyklé námahy, již vzniklé problémy nebagatelizovali a snažili se o co nejrychlejší důkladnou nápravu. [9] Hlavně u sportovců je důležité dbát na správnou regeneraci a doléčování i drobných úrazů a přetížení.
Při nutnosti přetěžování v práci nebo při sportu lze i preventivně používat epikondylární pásku nebo loketní ortézu. Stažením svalu těsně pod úponem se sval při napnutí „opře“ o pásku na kterou se přenese část zátěže a odlehčí svalový úpon (obr. 3).



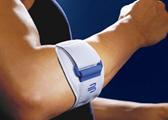

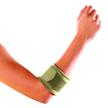
obr. 3 Různé typy epikondylárních pásek
http://www.ormedent.cz/soubory/o0000000023.pdf [cit. 2007-04-20]
http://www.ergon.cz/cz/products.asp?cat=3&subcat=10 [cit. 2007-04-20]
http://www.zdravionline.cz/obchod/ortezy [cit. 2007-04-20]
http://www.dmapraha.cz/galerie/neoprenove/0/437/46 [cit. 2007-04-20]
http://www.protetika-ostrava.cz/konc_ortezy.php [cit. 2007-04-20]
http://www.zdravotnipotreby.cz/loketni-ortezy/ [cit. 2007-04-20]
Nevylučuje se ani příznivý efekt potravních doplňků pro regeneraci chrupavek, vazů a svalů např. s obsahem glukosaminu.
Důležitá je také otázka ergonomie a to jak při práci u počítače, tak i u prací vyžadujících dlouhodobou strnulou polohu nebo často opakovaný pohyb. Dbáme na správnou výšku pracovní plochy (stolu, desky, odkládací a manipulační plochy, event. pásu apod.) a její orientace v prostoru, správné nastavení výšky židle, vhodný stoj nebo podpora stoje, na umístění příslušenství a pomůcek, které jsou používány, správnou techniku manipulace a zvedání břemen a střídání pracovních aktivit.
Obzvláště při sedavém zaměstnání je možné využít celou řadu vhodných ergonomických pomůcek, jejichž cílem je snížit zatížení horních končetin jak je to jen možné. Na trhu jsou dostupné podložky pod ruce umísťované před klávesnici (obr. 5), podložky pod myš s polštářkem pod zápěstí (obr. 6) a různé typy ergonomických židlí pro dynamické sezení (obr. 4) [12]


obr. 5 Ergonomická podložka pod myš, obr. 6 Podložka pod klávesnici
http://www.cpsys.cz/a/podlozky-do-kancelare/ [cit. 2007-04-20]
Oštěpařský loket
Epikondylitis ulnaris, tzv. oštěpařský nebo také golfový loket je entezopatií v oblasti ulnárního (vnitřního) epikondylu při společném začátku flexorů a m. pronator teres. Jak název napovídá, nejčastěji se lze setkat s tímto onemocněním u oštěpařů, golfistů a dalších sportů, kde mechanismem přetížení je napětí flexorů v supinaci předloktí (např. odbíjená). [4]
Tato entezopatie je méně častá než předchozí. Etiopatogeneze, klinický obraz a léčení je obdobné jako v předchozím případě.
Příznaky
Hlavním příznakem jsou bolesti lokalizované v místě vnitřního epikondylu, šířící se na předloktí nebo až do zápěstí. Zhoršují se nošením břemene, supinací a pronací předloktí. Typická je výrazná citlivost při zmáčknutí pěsti. [9]
Příčiny vzniku
Epikondylitis ulnaris vzniká podobně jako předchozí onemocnění především z přetížení. Akutní forma vzniká po nezvyklé nebo dlouhotrvající práci a při náhlém jednostranném přetížení. Chronická forma vzniká zejména po dlouhodobých sportovních zatíženích, hlavně u golfu, při vrhání oštěpu nebo dlouhotrvající práci spojené se silovým úchopem. [9]
Vyšetření
Při vyšetření se opět soustředíme na anamnézu a na aspekci. Palpačně zjišťujeme bolestivost oblasti ulnárního epikondylu a spazmy svalů přední strany předloktí a omezení posunlivosti kůže, podkoží a fascií v krajině předloktí.
Při funkčním vyšetření také hodnotíme omezení aktivního a v pokročilejším stadiu i pasivního pohybu v lokti. Nejbolestivější bývá maximální extenze lokte spojená se supinací. Bývají zkrácené flexorové skupiny svalů prstů a omezená může být i jemná motorika.
Od syndromu kubitálního tunelu pomohou entezopatii odlišit napínací testy, z nichž nejznámější je pronace předloktí proti odporu, obrácený Thomsonův test (volární flexe zápěstí proti odporu) a obrácený test židle (bolest při zvednutí židle uchopené za opěradlo podhmatem při supinaci a extenzi předloktí). [4]
Na rentgenovém snímku lze v pokročilejších stadiích nalézt změny v okolí úponů flexorů v oblasti laterálního epikondylu. Na termografickém snímku lze vidět v této oblasti významné teplotní změny.
Diferenciálně diagnosticky je třeba syndrom oštěpařského lokte odlišit a od syndromu kubitálního kanálu a častého syndromu kanálu karpálního. Příznaky podobného charakteru může vyvolávat také cervikobrachiální syndrom, celková systémová onemocnění, poúrazové stavy apod.
Léčba
Terapie se shoduje s terapií popsanou u lokte tenisového. Vždy je nejdůležitější snaha o úpravu pohybového režimu.
Při akutních příznacích je hlavním úkolem omezit obtíže provokující činnosti a pohyby, pomáhá chlazení až ledování citlivého místa a při intenzivních bolestech přiložení imobilizační sádry nebo ortézy.
Při chronických obtížích je v první řadě důležité usilovat o změnu chybných pohybových návyků a především odstranění příčiny vzniku a provokování obtíží. Důležité je vhodné a pravidelné kompenzační cvičení zaměřené na protahování flexorů a postupně i opatrné posilování extenzorů, ale hlavní důraz klademe na nácvik jejich vzájemné koordinace.
Často se využívá již zmíněné injekční terapie, medikamentózní léčby a fyzikálních procedur a případných operačních řešení.
Komplikace a prevence léčby se také shodují.
Související obtíže
Syndrom karpálního tunelu
Syndrom canalis carpi patří k nejčastějším úžinovým syndromům vůbec.
Úžinovými syndromy se označují stavy vznikající stlačením končetinových nervů. Periferní nervy probíhají anatomicky tvarovanými úžinami, tvořenými nepoddajnou nebo málo pružnou anatomickou stavbou okolních tkání, nejčastěji kostěných, chrupavčitých, vazivových nebo svalových. Pohyblivost nervů je prostorově omezena, takže i malá komprese buď tahem, nebo tlakem vyvolává typické příznaky. Musí se proto vyvinout další proces, který některé místo, obvykle již anatomicky užšího prostoru, ještě více zúží a vyvine se tu určitý tlak. Periferní nerv je v blízkosti takového zúžení tkání nejcitlivější. Patologický proces vyvolávající zužování může být nejrůznějšího původu. Jsou to především zánětlivé změny, hypertrofie nebo déletrvající stah okolních svalů, nadměrné natažení nervů při extrémních polohách zápěstí a lokte, poúrazové příčiny. Vliv mají i faktory genetické, hormonální, cévní, artróza, diabetes mellitus a další celková onemocnění. Tlak z funkčního hlediska může vyvolávat i funkční kloubní blokáda, když je kostěná část fixována v určité poloze nebo je přítomen svalový spasmus. V posledních letech se stále častěji objevují případy vzniku útlakových obtíží spojené s přetížením ruky při práci s myší u počítače.
Canalis carpi je složen z karpálních kůstek, které vytváří jeho spodinu. Horní část představuje retinaculum flexorum, které sahá až do distální části zápěstí a částečně i na tenarový val. Karpálním tunelem prostupuje n. medianus a šlachy flexorů prstů.
Subjektivně se v prvním stadiu onemocnění objevují příznaky především postižení senzitivních vláken, tj. typické noční parestezie (pocity brnění, mravenčení nebo pálení), hlavně 1.-3. prstu, někdy i 4. prstu. Nemocný se v noci probouzí brněním a ztuhlostí prstů. Po pohybech v zápěstí obtíže ustupují.
V pozdějších stadiích parestezie přetrvávají i ve dne, jsou intenzivnější a šíří se do všech prstů, dlaně a mohou vyzařovat do předloktí až k lokti. Obtíže jsou provokovány vzpažením končetiny s palmární flexí zápěstí. Na příklad držení v dopravních prostředcích, věšení záclon nebo práce při vzpažených končetinách.
Objektivním příznakem i v počátečním stadiu je pozitivní Tinelův test – tlak na místo mezi abductor pollicis a m. palmaris je bolestivý. Spolehlivý je i následující test: při vzpažených končetinách a současné maximální palmární flexi zápěstí do 10 sekund vznikají parestezie prstů. Při déle trvajících obtížích dochází i k poškození motorických vláken. Zjišťujeme hypotonii a atrofii svalů tenaru se sníženou svalovou silou. Nemocní si však nejvíce stěžují na senzitivní problémy, tj. parestezie a snížení citlivosti prstů. V pozdějším stadiu je patrná atrofie thenaru, svalová hypotonie a snížená svalová síla palce.
Při diagnostické anamnéze klademe důraz na pracovní anamnézu, posttraumatické stavy, sport a přítomnost celkových onemocnění (obzvláště endokrinologická a metabolická). Dále se ptáme na provokační polohu, úlevové polohy, dobu a intenzitu parestezií a na stav jemné motoriky. Spolehlivá diagnóza syndromu canalis carpi je vyšetření pomocí elektromyografie (EMG), které v nervu zjistí zpomalení vedení vzruchů nervem v krajině průběhu karpálním tunelem. Současně můžeme zjistit i stupeň poškození.
Terapie je v počátečním stadiu konzervativní. Při mírných potížích pomáhají antirevmatické masti, cvičení a uvolňování zápěstí a kloubů ruky, mobilizace zápěstních kůstek, odstranění svalových spazmů a reflexních změn, fyzikální léčba (ultrazvuk, magnetoterapie apod.), vitaminy B, E a na noc přikládání extenčních zápěstních ortéz, které brání ohnutí zápěstí při spánku, aby nedocházelo k útlaku nervu. Účinný někdy bývá obstřik karpálního tunelu lokálním anestetikem.
Jestliže konzervativní terapie selhává nebo je progrese v objektivních nálezech svalové atrofie, zejména EMG, je indikováno chirurgické řešení, které spočívá v přetětí zápěstních vazů (např. lig. carpi transversum) a tím odstranění útlaku nervu . Určitou nevýhodou chirurgického zákroku je riziko vzniku jizvy a srůstů, a tím i možný návrat původních příznaků. [9]
Syndrom kubitálního tunelu
Syndrom kubitálního tunelu je vyvolán útiskem n. ulnaris v sulcus nervi ulnaris, v oblasti ulnárního epikondylu. Útisk je vyvolán vazivovými změnami mezisvalové přepážky a ztluštěním m. flexor carpi ulnaris. Nejčastěji vzniká přetěžováním.
Subjektivně si nemocní stěžují na brnění, mravenčení a špatnou citlivost v místech nervového zásobení n. ulnaris, na zvýšenou citlivost kolem lokte a na přední straně předloktí.
Objektivním příznakem je pozitivní tlak na n. ulnaris a bývá pozitivní následující test: Provedeme abdukci v rameni do 90 st., pak v pronaci předloktí provádíme flexi v lokti. Tímto pohybem vyvoláváme typickou bolest.
Terapie spočívá v imobilizaci končetiny, možná je infiltrace lokálním anestetikem a vhodná je fyzikální léčba. [9]
Cervikobrachiální syndrom
Cervikobrachiálním syndromem jsou označovány bolesti vyzařující ze šíje do ramene nebo do různých částí horní končetiny, někdy až do prstů. Tyto příznaky nejsou přesně ohraničené, jsou provázeny vegetativními příznaky.
Cervikobrachiální syndrom je v podstatě pseudoradikulárním syndromem, to znamená, že nejsou patrné objektivní známky postižení nervových kořenů. Může však vznikat i u kořenových syndromů. Někdy bývají mezi oběma syndromy plynulé přechody.
Nejčastějšími příčinami cervikobrachiálního syndromu je funkční blokáda v cervikotorakálním přechodu a funkční blokáda I. žebra. Tyto blokády bývají velmi časté. Často jsou spojené s blokádami jak v cervikokraniální oblasti, tak i s blokádami v horní hrudní páteři a blokádami horních žeber.
Předpoklady ke vzniku blokád jsou u předsunutého držení hlavy, u lidí pracujících při předklonu hlavy, u zkrácených svalů pletence ramenního, u celkového chabého držení těla.
Jako subjektivní příznaky se udávají bolesti v šíji, vyzařující do ramene nebo do horní končetiny, různého rozsahu a lokalizace, která může být závislá na určitém pohybu nebo poloze hlavy. Nemocní si mohou stěžovat na celou paletu vegetativních symptomů: dysestezie, pocit napětí nebo mravenčení prstů, zejména po ránu, pocity chladu, zvýšení citlivosti na změnu teploty okolí atd.
Objektivně lze zjistit omezenou rotaci hlavy, některé pohyby, většinou rotace a úklon hlavy, provokují obtíže, zvýšené napětí m. trapezius a m. levator scapulae, přecitlivělé body podél páteře, což jsou především svalové úpony, přecitlivělá místa na šíji různého rozsahu a intenzity. Často nalézáme blokády v ostatních úsecích krční páteře. Objektivní vegetativní příznaky mohou být velmi pestré: dermografismus, zvýšená potivost ruky, naznačená cyanóza a i snížená kožní teplota.
Terapie cervikobrachiálního syndromu se řídí zásadami reflexní a manipulační léčby. U chronických obtíží jsou vhodná nesteroidní antirevmatika a automobilizační cvičení. U zvlášť úporných obtíží s výraznou vegetativní symptomatologií lze zkusit obstřik mezokainem. [9]
Seznam použité literatury
- 1. CAPKO, J. Základy fyziatrické léčby. 1. vyd. Praha: Grada, 1998. 396 s. ISBN 80-7169-341-3.
- 2. DOBEŠ, M., MICHKOVÁ, M. Učební text k základnímu kurzu diagnostiky a terapie funkčních poruch pohybového aparátu (měkké a mobilizační techniky). 1. vyd. Havířov: Domiga, 1997. 80 s.
- 3. FLEISCHMANN, J., LINC, R. Anatomie člověka I. a II. 3. vyd. Praha: St. ped. nakl., 1975. 284 s.
- 4. HART, R., JANEČEK, M., BUČEK, P. Loketní kloub – ortopedie a traumatologie. Brno: Centa, 2002. 202 s. ISBN 80-238-8861-7.
- 5. KOUDELA, K. Tenisový loket. Plzeň: Klinika ortopedie a traumatologie pohybového ústrojí FN a LFUK, 2002. 79 s.
- 6. PAZDÍREK, J. Přednáškové texty z kineziologie a patokineziologie. Skripta pro potřebu Střední zdravotnické a Vyšší zdravotnické školy Brno, Merhautova 15. 1996. 105 s.
- 7. ROZKYDAL, Z., CHALOUPKA, R. Vyšetřovací metody v ortopedii. 1. vyd. Brno: Masarykova univerzita v Brně, 2001. 66 s. ISBN 80-210-2655-3.
- 8. RYCHLÍKOVÁ, E. Funkční poruchy kloubů končetin – diagnostika a léčba. Praha: Grada, 2002. 256 s. ISBN 80-247-0237-1.
- 9. RYCHLÍKOVÁ, E. Manuální medicína. 3. vyd. Praha: Maxdorf, 2004. 530 s. ISBN 80-7345-010-0.
- 10. SOSNA, A., VAVŘÍK, P., KRBEC, M., POKORNÝ, D. a kol. Základy ortopedie. 1. vyd. Praha: Triton, 2001. 175 s. ISBN 80-7254-202-8.
- 11. Novotný, J.: Poruchy a poškození pohybového aparátu jako „civilizační nemoci“? <http://www.fsps.muni.cz/~novotny/PohybAp.htm> [cit. 2007-04-20].
- 12. Kancelářský nábytek M1, s.r.o. + židle, křesla, doplňky, interiéry. <http://www.m1.cz/1-ergonomie.htm> [cit. 2007-04-20].
- 13. Tenisový loket. <http://www.ordinace.cz/clanek/tenisovy-loket/> [cit. 2007-04-20].
- 14. Tenisový loket (Radiální laterální epikondylitida pažní kosti).
<http://www.ruka-kosmetika.cz/index.php?co=tenis&m=1> [cit. 2007-04-20]. - 15. Tenisový loket.
<https://www.zdravcentra.cz/index.php?act=bq-31&aid=2&oid=126&OFF=30&DIR=&ORD=> [cit. 2007-04-20].
zdroje obrázků
- http://www.handsurgery.cz/pro_pacienty/radialni_epik.pdf [cit. 2007-04-20].
- http://www.ormedent.cz/soubory/o0000000023.pdf [cit. 2007-04-20].
- http://www.ergon.cz/cz/products.asp?cat=3&subcat=10 [cit. 2007-04-20].
- http://www.zdravionline.cz/obchod/ortezy [cit. 2007-04-20].
- http://www.dmapraha.cz/galerie/neoprenove/0/437/46 [cit. 2007-04-20].
- http://www.protetika-ostrava.cz/konc_ortezy.php [cit. 2007-04-20].
- http://www.zdravotnipotreby.cz/loketni-ortezy/ [cit. 2007-04-20].
- http://www.m1.cz/1-ergonomie.htm [cit. 2007-04-20].
- http://www.cpsys.cz/a/podlozky-do-kancelare/ [cit. 2007-04-20].
Cvičební jednotka při bolestech loketního kloubu
Úvod – zahřátí segmentu:
- prohřátí soluxem, termoformem nebo parafínem
Vyrovnávací cvičení

1. uvolnění kloubů:

ZP, předpažit; provádět kroužky v zápěstí, lokti, rameni.

2. protažení svalů:
ZP, přepažit pravou, ruku vztyčit (dlaň směřuje vpřed, prsty vzhůru);
levou rukou přitáhneme ruku za prsty a za dlaň směrem k sobě,

10 vteřin vydržíme, uvolníme. Totéž druhostranně.
ZP, předpažit pravou, ruku sklopit (dlaň směřuje k tělu, prsty dolů); opakujeme předchozí postup.

ZP, předpažit pravou, dlaní vzhůru, ruku vztyčit (dlaň směřuje k tělu, prsty vzhůru);
opakujeme předchozí postup.

ZP, předpažit pravou, dlaní vzhůru, ruku sklopit (dlaň směřuje vpřed, prsty dolů);
opakujeme předchozí postup.

ZP, spojit ruce před tělem dlaněmi proti sobě, prsty směřují vzhůru;
vytáčíme prsty směrem od těla a směrem k tělu.
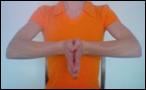

ZP, spojit ruce před tělem dlaněmi proti sobě, prsty směřují vzhůru;
nakláníme ruce doprava a doleva.

ZP, spojit ruce před tělem dlaněmi proti sobě, prsty směřují vzhůru;
tlačíme ruce směrem dolů, dlaně od sebe, prsty zůstávají proti sobě.

ZP, předpažit, spojit ruce, proplést prsty;
vytočit dlaně směrem od sebe.


Totéž ve vzpažení a zapažení.

Časté chyby:
› zvedání ramen
› pokrčené lokty
› souhyby celými končetinami
› uklánění hlavou nebo celým trupem
Závěrečné uvolnění

ZP, mírný předklon; protřepeme ruce a celé horní končetiny
doc. PaedDr. Jitka Kopřivová, CSc.; Mgr. Petr Ježek; Luboš Hrazdira |
Fakulta sportovních studií, Masarykova univerzita |
| Servistní středisko pro e-learning MU na Elportále, 2007
| Nahoru, vstoupit na úvodní stránku webu, přístupnost

